触診
 はじめに、触診で状態を確認します。経験豊富なリウマチ専門医であれば、触れただけで一定程度の診断予測が可能です。関節の腫れ方、熱感、変形などから、リウマチか変形性関節症かを推察します。
はじめに、触診で状態を確認します。経験豊富なリウマチ専門医であれば、触れただけで一定程度の診断予測が可能です。関節の腫れ方、熱感、変形などから、リウマチか変形性関節症かを推察します。
血液検査
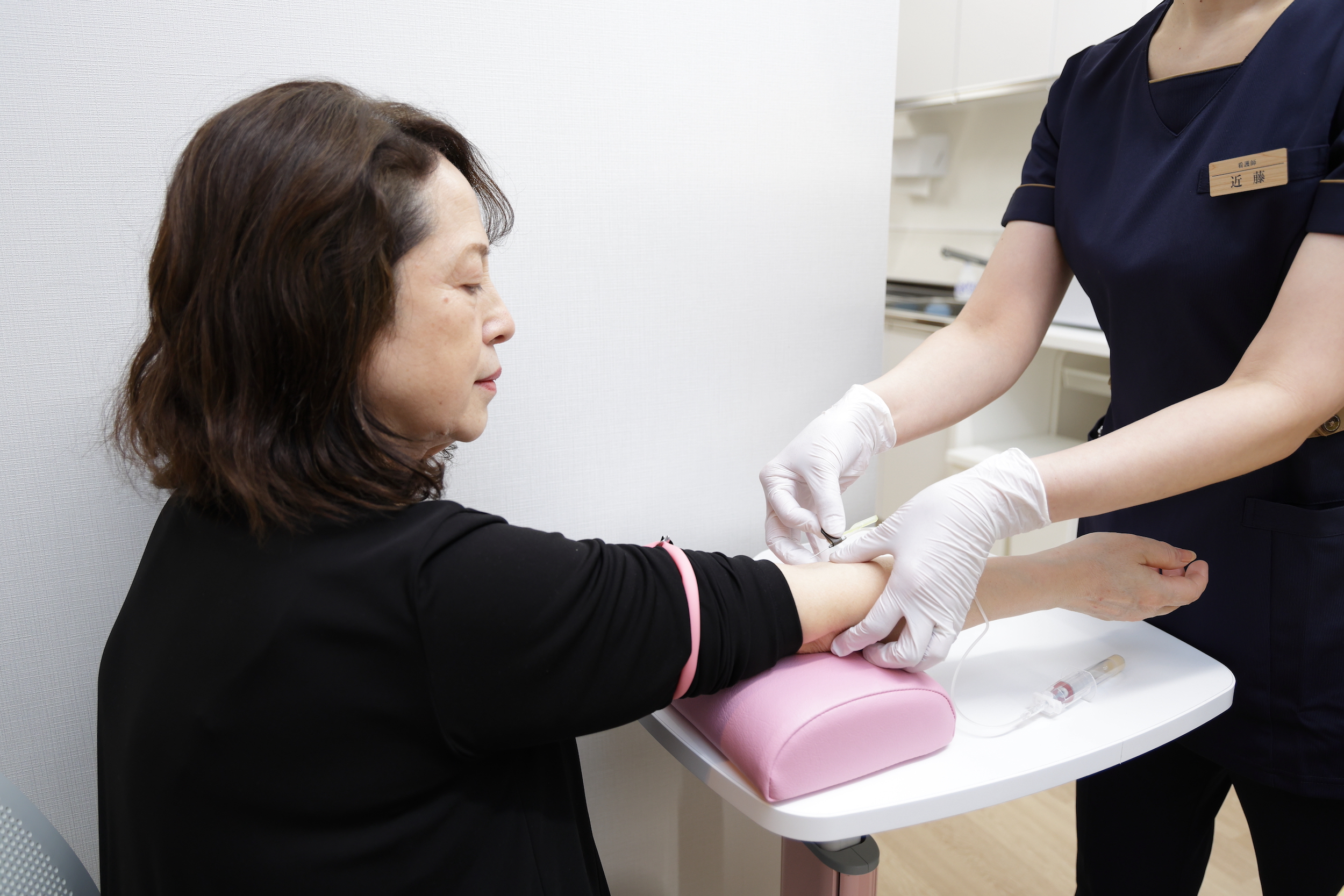 関節リウマチの診断や治療において、「血液検査」はとても重要な検査です。特に重要な採血項目は以下の通りです。
関節リウマチの診断や治療において、「血液検査」はとても重要な検査です。特に重要な採血項目は以下の通りです。
① 抗CCP抗体
関節リウマチの診断において最も重要な検査です。関節痛があり、この抗体が陽性であれば、関節リウマチの可能性が高いです。また、この抗体の値が高いほど治療が難しくなる傾向にあります。
通常、抗体の検査は初診時に一度だけ行い、次回以降の診察時に検査することはありませ
ん。治療効果の判定には、以下のCRP、MMP-3が多く用いられます。
② RF、リウマチ因子、リウマトイド因子
この検査では、疾患を全く持たない日本人女性の5−25%が陽性になることが明らかになっています。したがって、この検査は「リウマチの診断の補助的なもの」であるとご理解下さい。
抗CCP抗体と同様に、RF値が高いほどリウマチの治療が困難であることも知られています。また、他の治療法の有効性を判断するためにも用いられます。薬がよく効いているかどうかを判断するために、頻繁に検査を行います。
③ CRP、血沈、赤沈
炎症の程度を示す検査項目です。体内に炎症があると数値が高くなりますが、関節リウマチに限らず、風邪や肺炎、肥満などでも陽性反応が見られることもあります。逆にこの項目が陰性であるからと言って、体内に絶対に炎症がないという事ではありません。例えば関節など、小さな部位の炎症が反映されないことがあります。
関節リウマチの病勢評価において重要な項目ですが、治療の効果判定を行う際にはこの炎症所見だけを頼りにしないように注意が必要です。実際の触診や疼痛の程度、他の採血項目などを加味した上で総合的に評価することが重要です。
④ マトリックス・メタプロテアーゼ、MMP-3 など
滑膜(関節を覆っている膜)に炎症があると、この項目の数値が上昇します。リウマチとは、つまり滑膜の炎症のことです。滑膜の炎症は関節の変形を引き起こします。関節リウマチの疾患状態を評価する指標として、CRPや血沈などの他の炎症項目とともに用いられます。
当院では疾患活動性と相関のある“CRP””MMP-3”や薬の中止検討に用いられる”RF”、安全性に影響する”IgG/A/Mを迅速検査可能で、同日に結果を知ることができます。
画像検査
血液検査に加えて、関節の状態や炎症の程度を調べるために画像検査が行われます。画像検査には、X線検査(レントゲン)、MRI検査、関節超音波検査(エコー)等があります。
エックス線検査(レントゲン検査)
基本的な画像診断です。 エックス線(レントゲン)撮影による画像で、関節や骨の状態を調べます。院内で実施可能です。
MRI検査
高い感度で骨の状態を確認し、滑膜、関節周囲の筋肉、靭帯、軟骨など骨以外の組織の炎症や腫れも観察できます。これにより、早期の関節リウマチの変化や関節リウマチの活動性(勢い)を評価することが可能です。同フロアで実施可能です。
関節超音波(エコー)検査
 関節内の炎症をリアルタイムで観察できます。高い感度で骨の破壊も捉えられます。関節内の血液の流れや滑膜の厚さなどが把握でき、これにより関節リウマチの活動性を評価するのに役立ちます。院内で実施可能です。
関節内の炎症をリアルタイムで観察できます。高い感度で骨の破壊も捉えられます。関節内の血液の流れや滑膜の厚さなどが把握でき、これにより関節リウマチの活動性を評価するのに役立ちます。院内で実施可能です。
CT検査
関節外病変(間質性肺炎、胸膜炎・心膜炎、腸炎など)の評価に有用です。同フロアで実施可能です。
関節リウマチの診断基準について
関節リウマチは以下のスコアを参照に診断します。
| A. 腫れていたり、押すと痛い関節の数 | ||
|---|---|---|
| 大きな関節※1 | 1ヵ所以下 | 0点 |
| 大きな関節※1 | 2~10ヵ所 | 1点 |
| 小さな関節※2 | 1~3ヵ所 | 2点 |
| 小さな関節※2 | 4~10ヵ所 | 3点 |
| 1ヵ所以上の小さな関節を含む関節※3 | 11ヵ所以上 | 5点 |
| B. 血液検査 | |
|---|---|
| リウマトイド因子、抗CCP抗体がいずれも陰性 | 0点 |
| どちらかが陽性で、基準値の3倍以下 | 2点 |
| どちらかが陽性で、基準値の3倍より大きい | 3点 |
| C. 急性炎症反応 | |
|---|---|
| CRPと赤沈がともに正常 | 0点 |
| CRPまたは赤沈が異常値 | 1点 |
| D. 滑膜炎の期間 | |
|---|---|
| 6週未満 | 0点 |
| 6週以上 | 1点 |